“食脑虫”真会吃脑?收好这份安心指南
原创 王新宇 华山感染
最近,“食脑虫”三个字频频登上热搜,读着就让人背后发凉。它真有这么吓人吗?万一感染了是不是等于宣判“死刑”?针对公众最关切的问题,复旦大学附属华山医院感染科副主任王新宇教授带来科普答疑,一次讲清关于“食脑虫”的真相。

“食脑虫”到底是什么?
网上说的“食脑虫”并不是一条虫,而是一类喜欢自己“漂泊”的单细胞小生物,学名叫自由生活阿米巴。里面最“臭名昭著”的有三种:
福氏耐格里阿米巴:一旦冲进鼻腔,可沿着嗅神经钻进大脑,引发急性阿米巴脑膜脑炎,进展飞快。
巴拉姆希阿米巴:更喜欢通过皮肤小伤口或吸入尘土慢慢进入体内,病程更长。
棘阿米巴:常见于隐形眼镜相关角膜炎,偶尔也攻击大脑。
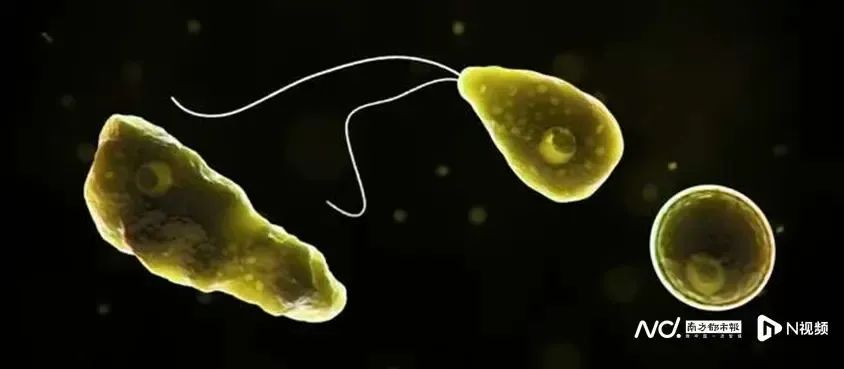
福氏耐格里阿米巴原虫的三种形态:滋养体(左)、鞭毛体(中)、包囊(右)。图/美国疾病控制和预防中心
为什么以前几乎没听说?
在中国,这类病属于极罕见事件,一年到头全国也难得见到一两起。再加上过去诊断手段有限,很多急性脑炎在没有分子检测前都“查无此虫”。如今媒体传播速度快,一有病例曝光就容易刷屏,看上去像是“突然多了”,其实只是以前没被发现、没被报道。
要不要紧张?要警惕,但别恐慌
确实可怕的地方在于:
一旦进脑,病死率很高,发病后常在一周内迅速恶化。
早期症状像普通脑膜炎——高热、剧烈头痛、呕吐、脖子发硬,很容易被当成细菌或病毒感染。
但更重要的好消息是:
感染概率极低。哪怕在我国南方气候温暖地区,跟自由生活阿米巴正面“相遇”的机会也微乎其微。
预防并不难。避开高风险动作,风险基本为零。
并非必死无救。近年来多药联合已有成功救回的病例,只是需要极早识别、极早用药。
为什么病死率那么高?
▷ 钻脑“捷径”太快:福氏耐格里阿米巴通过嗅神经直接抵达大脑,几乎绕过人体免疫“哨卡”,留给免疫系统反应的时间很短。
▷ 繁殖速度惊人:进入中枢神经后,温暖富营养的环境让它数小时就能分裂一代,周围组织很快坏死。
▷ 炎症风暴雪上加霜:人体免疫大军杀到时会释放大量炎症介质,引起严重脑水肿和颅内压升高,本来想救火反而扩大火情。
▷ 早期易被误诊:起初只是“发烧+头痛”,不少患者被按普通病毒性脑膜炎处理,等真相大白已错过最佳窗口。
▷ 药物难以全部到位:很多有效药分子大、毒性强,穿越血脑屏障困难,高剂量应用又容易带来副作用。
▷ 确诊不够快:必须在脑脊液或病灶组织里找到阿米巴或做分子检测,基层医院常常做不到“立等可取”,错过宝贵时间。
综上,当医生尚未想到它、药效不足或来不及启动抢救时,病情就可能迅速失控。
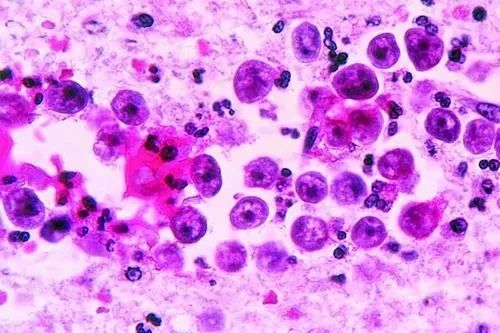
“食脑虫”感染者脑组织的病理片。这张片子同时展示了 阿米巴、人体的炎症防御,以及被破坏的脑组织,三者在显微镜下交织在一起,也解释了为何这种感染进展如此凶猛——病原体繁殖快,免疫反应又强烈,脑组织很快就“体无完肤”。
哪些场景风险最高?
温暖淡水呛进鼻子:夏天在湖泊、温泉、河道、戏水池潜水、跳水,鼻腔被水猛冲是最典型的感染途径。
自来水直接洗鼻:有人用洗鼻壶冲鼻,如果水没煮沸或消毒,就给福氏耐格里阿米巴开了后门。
戴隐形眼镜遇生水:棘阿米巴最爱脏水配隐形眼镜,严重可导致角膜溃烂甚至失明。
皮肤伤口接触湿土或浑水:尤其是园艺、摸泥、养花时,巴拉姆希阿米巴可能从小裂口潜入。
海水因盐度高,正规游泳池因余氯充分,这两种环境基本“劝退”阿米巴,感染纪录凤毛麟角。
简单几招,把风险挡在门外

做到这些,哪怕正值盛夏,也几乎不可能“撞虫”。
万一真中招,身体会怎么“报警”?
如果在“温暖淡水呛鼻”后一两周内,出现高烧、剧烈头痛、恶心呕吐、颈脖僵硬,甚至很快意识模糊,务必立刻就医,并主动告诉医生:我最近在哪个水域把水呛进鼻子了。抢时间,就是抢命。
现在有药吗?
答案是肯定的。医生会根据患者情况,多药联合加上控制颅内压,国内已有成功抢救的报道。可见并非“百分百回天乏术”,只是必须早发现、早动手。
“食脑虫”名字吓人,本事也毒辣,但它并不神出鬼没,更不是随便玩水就会找上门。了解传播途径,遵守几条简单的用水卫生原则,就能把风险降得比被闪电击中的概率还低。科学警惕,而不是谈水色变,让你和家人既能放心“下水”,也能对罕见意外心中有数。
专家介绍
王新宇 教授
复旦大学附属华山医院感染科副主任
华山医院旅行门诊主诊医师,国际旅行医学学会会员及认证医师,长期从事感染病临床诊治及科普工作,专注于旅行相关传染病和热带病的相关研究。
部分图源网络侵删
阅读原文